Créteil, Hôpital Henri Mondor, le 12 avril 2003

Introduction
Le Docteur Xavier DROUOT, neurologue spécialiste des troubles du sommeil à l’hôpital Henri Mondor à Créteil, a présenté un exposé sur l’organisation et la composition du sommeil.
Ce travail a été préparé en équipe avec les Docteurs M-P. D’Ortho, F. Goldenberg, M. Herman, D. Teszner, C. Delclaux, F. Zerah et du Professeur A. Harf.
Cette présentation vise à nous permettre de connaître le sommeil pour pouvoir comprendre et gérer au mieux les anomalies.
L’exposé est constitué de 4 parties :
- Les rôles du sommeil
- L’organisation de l’alternance veille/sommeil au niveau du cerveau
- La composition d’une nuit de sommeil
- Les anomalies du sommeil nocturne et du cycle veille/sommeil
Les rôles du sommeil
Ces rôles sont encore très mystérieux. On suppose que le sommeil possède une fonction restauratrice, de part différentes études effectuées sur des sujets sains, sur des sujets au sommeil anormal, sur des individus en privation de sommeil,…
Mais cette restauration concerne-t-elle l’organisme entier, ou seulement le cerveau ? La division cellulaire, la cicatrisation, la production de certaines protéines,… sont activées durant le sommeil et tendent à faire penser qu’il s’agit d’une restauration complète. Mais n’ayant pas d’effet sur d’autres cellules ou d’autres organes comme la peau par exemple, on peut davantage penser à une restauration cérébrale.
D’ailleurs, un individu en privation de sommeil est sujet aux troubles du langage (parole, compréhension, idées), aux hallucinations, aux angoisses,… Le record établi par un étudiant américain, et à ce jour inégalé, est de 11 jours sans dormir.
On peut encore attribuer d’autres rôles au sommeil comme :
Ø un rôle hormonal
On remarque en effet que certaines hormones sont davantage sécrétées durant le sommeil, en particulier l’hormone de croissance, synthétisée de manière importante durant le premier cycle du sommeil. Le rôle de
- santé psychologique, grâce au repos psychique
- consolidation de la mémoire, ce qui n’a pas été prouvé
- immunologique, car la guérison serait plus rapide lorsque l’on dort.
Organisation de l’alternance du cycle veille/sommeil
Notre cerveau est globalement constitué de deux systèmes :
- un système promoteur de le veille, constitué de groupes neuronaux responsables de l’activité cérébrale, de l’activité physique, de la fonction « anti-sommeil »,…
- un système promoteur du sommeil, constitué de groupes neuronaux qui installent le sommeil et organisent la nuit.
On retrouve deux principaux processus qui régulent les interactions des systèmes de la veille et du sommeil :
Un processus circadien, correspondant à notre horloge interne.
Il décrit une activité sinusoïdale qui oscille sur un peu plus de 24 heures. Cette donnée a été apportée par Michel SIFFRE, qui passa plusieurs mois dans une grotte et qui vivait sur 25,3 heures.
Ce processus est soumis à des influences comme l’alternance jour/nuit.
Il module de nombreuses fonctions physiologiques : potassium, urine, douleur, cortisone, hormone de croissance, vigilance,…
Il définit également la « porte du sommeil » qui apparaît lorsque la vigilance diminue le soir. Cette heure « d’entrée du sommeil » est plus ou moins génétique et dépend aussi du comportement familial pendant l’enfance.
La vigilance diminue à certains moments de la journée, propres à chaque individu et c’est le processus circadien qui va donner ce signal de fatigue. Le message transmis à ces moments-là n’est pas « maintenant, on va dormir » mais plutôt « maintenant, ce serait bien de dormir ».
A ceci est associée la matinalité qui défini1t le caractère « plutôt du soir » ou « plutôt du matin ».
Enfin, ce processus est responsable des troubles issus du décalage horaire.
Un processus homéostasique, correspondant à notre besoin de sommeil.
Il est lié à l’activité de la période éveillée. Lorsqu’il y a activité cérébrale, des neurones du cerveau produisent une petite molécule « déchet » qui s’accumule tout au long de la journée. Le sommeil, par ce processus, permet donc d’éliminer ce petit « déchet ».
Mais d’autres éléments viennent encore jouer sur le cycle veille/sommeil :
- l’environnement : chaud/froid, bruit/silence,…
- la génétique : la porte du sommeil, la matinalité, le nombre d’heures de sommeil nécessaires,…
- les médicaments : anti-dépresseurs,…
- les toxiques : alcool (L’alcool favorise le sommeil, mais un sommeil de mauvaise qualité.) ,…
- des facteurs psychologiques : stress, euphorie,…
- l’alimentation
- l’activité physique
Le sommeil qui suit n’est pas des meilleurs. Une étude sur des footballeurs a montré qu’ils ont tendance à mal dormir après un match en soirée.
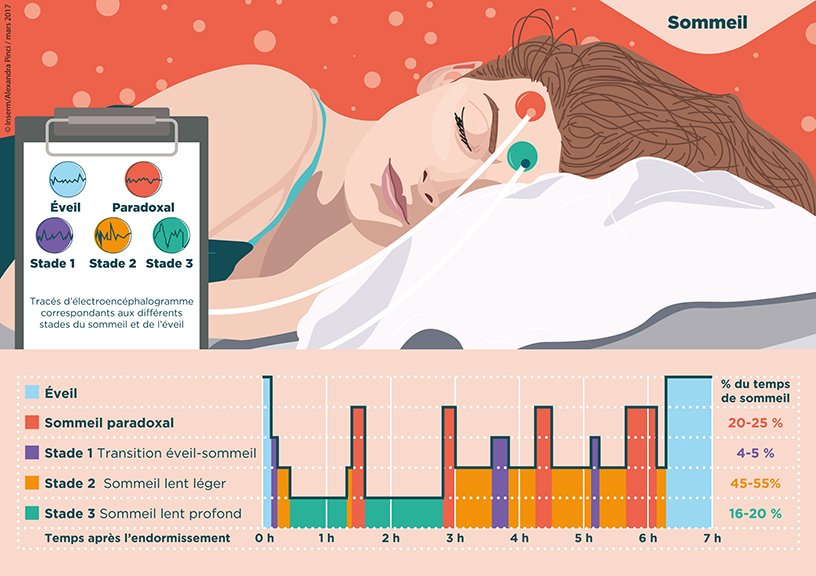
Composition du sommeil nocturne
Le sommeil nocturne est un état de conscience particulier. Les neurones se reposent en oscillant seuls ou ensemble, de façon plus ou moins synchronisée.
On distingue, selon les oscillations des neurones, trois sommeils différents.
Le sommeil :
- lent léger : stade I et stade II du sommeil, où un petit bruit réveille
- lent profond : stade III et stade IV du sommeil, constitué de grandes vagues de dépolarisation (tous les neurones oscillent ensemble)
- paradoxal
| Stade I | Stade II | Stade III & IV | Sommeil paradoxal |
| 5% du sommeil | 50% du sommeil | 80 à 120 minutes / 24h | 20 à 25% du sommeil |
| * Très léger * Réveil très facile * Pas d’inertie du sommeil | * Léger * Réveil facile * Pas toujours d’inertie du sommeil | * Profond * Réveil difficile * Inertie du sommeil | * Réveil facile si il s’agit d’un bruit connu (ex : cri d’un bébé pour une maman) |
| Sommeil de transition | Sommeil ciment, « bouche-trou » | Prédominant en début de nuit | Prédomine en fin de nuit |
| Ralentissement de l’activité cérébrale. | Augmente dans les nuits de récupération après une nuit de privation de sommeill | Activité cérébrale équivalente à celle en état de veille. Aucune commande nerveuse aux muscles (aucun tonus). | |
| – Mouvements oculaires lents. – Perte de contrôle du cerveau sur la mobilité oculaire. | Sur l’enregistrement hypnographique, complexes K (grands creux), annonçant l’arrivée de sommeil lent profond. | Rétablit la perte d’énergie dépensée la veille. | – Les neurones ont chacun leur activité propre. – Le menton est totalement relâché. – Les mouvements oculaires sont très rapides. |
| On ne sait pas exactement à quoi il sert. Pas le + récupérateur. Rôle peut-être dans la mémorisation. | Rôle dans la restauration des capacités physiques et intellectuelles. Influencé par le processus homéostasique. | Rôle dans la gestion psychique du stress et dans les rêves (cf. Freud). Très influencé par le processus circadien. | |
| Augmente avec la prise de tranquillisants et de somnifères. | Augmente avec la prise de certains anti-dépresseurs. | Bloqué par les anti-dépresseurs. |
Une nuit de sommeil s’organise en plusieurs cycles d’environ 90 minutes. Durant les trois premiers quarts du cycle, on rencontre surtout du sommeil léger et profond. Dans le dernier quart de la nuit, on rencontre surtout du sommeil paradoxal, présent par grands épisodes de 15, 20, 30 minutes selon chacun.
Les maladies du sommeil
On connaît de plus en plus d’anomalies dans cette organisation du sommeil. Trop d’éveil peut par exemple empêcher le sommeil lent de s’installer ce qui entraîne des endormissements diurnes. Lorsqu’une personne s’endort fréquemment durant la journée, c’est généralement dans deux cas :
Les apnées du sommeil
La personne ne respire plus, le cerveau s’en inquiète et fait se réveiller la personne pour lui permettre de respirer à nouveau. Dans ce cas, il y a peu de sommeil profond et peu de sommeil paradoxal.
Le mouvement périodique des jambes
Les neurones du cerveau commandant les jambes provoquent des mouvements de jambes, qui font se réveiller l’individu. Ayant un sommeil de mauvaise qualité, l’individu s’endort pendant la journée.
La narcolepsie
Considérée comme maladie du sommeil, la narcolepsie possède une épidémiologie estimée à 1/2000. L’ignorance ou la méconnaissance de cette maladie fait que tous les cas ne sont pas diagnostiqués. Ses symptômes sont :
- une somnolence diurne, dans tous les cas des
- accès de cataplexie, dans beaucoup de cas
- hallucinations, des paralysies du sommeil, dans certains cas
- endormissements en sommeil paradoxal
Les accès de sommeil diurnes sont déclenchés par la commande du sommeil paradoxal qui s’impose sur le système d’éveil. Il y a alors irruption de sommeil paradoxal pendant la veille, entraînant presque irrémédiablement le sommeil chez l’individu narcoleptique.
La narcolepsie est considérée comme une physiopathologie, car on ne saurait dire avec certitude s’il s’agit de troubles du sommeil ou de troubles de l’éveil. Plusieurs théories co-existent :
- Un autre sous-cycle du sommeil de 4 heures interviendrait tout au long de la journée, pour lequel les sujets narcoleptiques seraient plus sensibles que les autres.
- L’éveil n’arriverait pas à maintenir un effet éveillant suffisant.
D’autre part, les neurones à orexines, situés dans l’hypothalamus (au niveau du cerveau) et près de l’horloge interne (processus circadien), ont été définis comme étant responsables de l’éveil. L’absence d’orexine dans le liquide céphalo-rachidien, prélevé par ponction lombaire, permet de supposer que ces neurones sécréteurs sont absents (ou détruits) chez le patient narcoleptique. Cet examen clinique qu’est la ponction lombaire revêt deux intérêts :
- un intérêt diagnostique, qui, en l’absence d’orexine dans le liquide céphalo-rachidien, vient confirmer avec une quasi-certitude le diagnostic de narcolepsie.
- un intérêt clinique, car ces échantillons permettent également de faire avancer la recherche clinique sur la narcolepsie.
L’hypersomnie idiopathique
L’hypersomnie idiopathique est quant à elle moins bien définie que la narcolepsie. Il est difficile d’en donner une définition précise. On peut dire que c’est une maladie très cousine de la narcolepsie. A ceci près que l’on n’observe pas de cataplexie associée, que la difficulté de réveil après une nuit ou une sieste est beaucoup plus importante,… Les patients hypersomniaques sont sujets à « l’ivresse du sommeil », qui se manifeste par des troubles du langage, des conduites automatiques, des hallucinations,…
La communauté médicale se pose encore bien des questions sur cette pathologie. Ne s’agirait-il pas de grands dormeurs qui ne font pas leur quota de sommeil ? Y a-t-il des neurones impliqués ?
Recommandations
En conclusion, le docteur Drouot nous conseille d’avoir une bonne hygiène de sommeil, d’autant plus si nous souffrons déjà d’une anomalie. Et pour avoir un sommeil le plus récupérateur possible, il faut éviter au maximum :
- les privations de sommeil
- les excitants le soir
- l’alcool
- la nourriture trop lourde.
Le docteur invite chacun à observer son rythme de sommeil, pour définir :
- quand surviennent les accès de sommeil diurnes
- le nombre d’heures de sommeil nécessaires par nuit
- la porte du sommeil,…
Enfin, pour ceux qui connaissent à peu près leur rythme de sommeil, il rappelle que s’organiser des siestes préventives durant la journée est très bénéfique sur la qualité de l’éveil, à condition que celles-ci soient courtes, de 15 à 30 minutes maximum.
Questions – Réponses
Suite à cette présentation fort intéressante et instructive, il y eu une série de questions adressées au docteur Drouot, auxquelles il a aimablement répondu.
Est-ce que la narcolepsie/cataplexie et l’hypersomnie peuvent être accompagnées de TOC (Troubles Obsessionnels Compulsifs), ou de préoccupations fixes ?
Non, on observe rarement la présence de TOC en même temps que la narcolepsie ou l’hypersomnie. Il se peut qu’une personne présente les deux pathologies en même temps, mais elles ne sont pas directement liées.
A quoi sont dues les paralysies du sommeil et les hallucinations, et comment peut-on les faire disparaître ?
Les paralysies du sommeil à l’endormissement sont dues au sommeil paradoxal qui arrive un peu trop vite. Les hallucinations sont également dues à des apparitions incongrues de sommeil paradoxal. Elles sont parfois contrôlées par la prise d’anti-dépresseurs, mais leur efficacité étant moyenne, elles ne sont souvent que diminuées dans leur fréquence et leur durée.
Est-ce que le sommeil paradoxal fatigue ?
Non
Quelle est la différence entre hallucination et hallucinose ?
L’hallucinose est le syndrome de beaucoup d’hallucinations psychiatriques, récidivantes et récurrentes. Elle apparaît après des maladies neurologiques particulières. Elle se traduit par des scènes complexes, surtout visuelles. Elles sont généralement peu angoissantes et apparaissent surtout en début de nuit.
L’hallucination apparaît généralement plus au cours du sommeil.
Les hallucinations sont-elles favorisées par des problèmes psychiatriques ?
Absolument pas, mais les hallucinations peuvent par contre engendrer des problèmes psychiatriques !
Peut-on avoir des hallucinations psychiatriques ou kinesthésiques ?
Les hallucinations psychiatriques sont surtout auditives. Les personnes qui en souffrent entendent des voix, qui durent assez longtemps, et qui leur donnent des conseils, des choses à faire… Elles n’ont rien à voir avec la narcolepsie.
Les hallucinations hypnagogiques sont propres à la narcolepsie.
Les hallucinations kinesthésiques, qui se manifestent par une forte impression de détachement des membres, peuvent être observées à la fois pour la narcolepsie et la psychiatrie.
Est-ce que les anti-dépresseurs ne bloquent pas trop le sommeil paradoxal ?
Non, c’est pour ça que l’on ordonne seulement de petites doses d’anti-dépresseurs. Ces médicaments ont pour effet de bloquer la commande d’arrêt de tonus musculaire, ceci afin d’éviter la plupart des paralysies et cataplexies. Dans la dépression, les personnes atteintes font également beaucoup de sommeil paradoxal la nuit, mais elles n’en font pas durant la journée.
D’autre part, il faut faire attention à ne pas arrêter les anti-dépresseurs, pris régulièrement depuis un certain temps, de manière trop brusque. En effet, on observe dans ce cas un retour important des chutes de cataplexies et des paralysies du sommeil, qui peuvent être plus fréquentes et plus fortes qu’avant.
Peut-on corriger un retard de phase ?
Oui. Le retard de phase correspond à un décalage de l’horloge circadienne. On remarque que quand la personne fait son sommeil quand elle le veut, par exemple de 4 à 11 heures du matin, elle ne souffre en général plus de fatigue ou d’endormissements pendant la « journée ». Seulement, cette façon de vivre est peu adaptée aux exigences de la vie active normale.
Que pensez-vous des traitements au CAPTAGON ou à la RITALINE, et globalement aux amphétamines ?
Ils ne sont nécessaires que lorsque l’essai de traitement au MODIODAL s’est révélé inefficace. Le problème de ces médicaments est qu’au bout de 3, 4, 5 ou 6 semaines, il faut déjà augmenter leur dose car l’organisme s’y est habitué. S’il arrive au patient de partir une journée ou en vacances en oubliant ses médicaments, il se retrouve dans un état de manque. Essayer d’associer à un de ces médicaments le MODIODAL par exemple. Il est conseillé alors de prendre les amphétamines en semaine et de couper avec le Modiodal le week-end. Seul le médecin spécialiste peut conseiller une situation identique à son patient selon son état, son dossier…)
Est-ce que la fréquence et la gravité des cataplexies sont des signes, chez le patient, d’une forme plus grave de narcolepsie ?
Non, ces symptômes sont indépendants de la gravité de la narcolepsie.
Qu’en est-il des cataplexies ?
Les cataplexies sont très polymorphes. La chute de tonus musculaire peut être localisé (jambes, cou, bras,…) ou alors générale (corps entier). Il est dans ce cas difficile de différencier une crise de cataplexie avec un évanouissement ou certaines crises d’épilepsie. La prise d’anti-dépresseurs permet de limiter le nombre et la gravité des chutes de cataplexie. Il est rare que cela permette de les faire disparaître totalement. Quand ces chutes sont très fréquentes, ça permet de les diminuer, ce qui soulage déjà énormément le patient qui en souffre.
Par contre, la question se pose toujours de savoir pourquoi elles sont déclenchées par les émotions…
Existe-t-il des études de stimulation par électrode ?
En faisant référence aux études réalisées sur la maladie de Parkinson, et pour laquelle on sait arrêter les tremblements par un système d’électrode implantée dans le cerveau.
Il ne semble pas que de telles études pour la narcolepsie soient menées à l’heure actuelle. Le principal problème dans le cas de la narcolepsie, serait de savoir où placer l’électrode, et même si on savait où, c’est très petit, et donc très risqué.
Dans le cas des hypersomniaques, puisque le réveil est très long et très difficile, vaut-il mieux qu’ils évitent les siestes ?
Non, si les siestes sont courtes, cela leur est recommandé.
Pourtant, dormir, même 15 heures par nuit de façon régulière, ne permet pas aux hypersomniaques de récupérer et d’être plus actif…
L’activité ne dépend pas dans ce cas du nombre d’heures qui sont dormies, mais du moment auquel se fait le réveil.
Existe-t-il des cas de guérisons spontanées ?
Le docteur Drouot n’a jamais rencontré de tel cas et ne croit pas qu’il en existe. Certains ont guéri, mais se pose la question si le diagnostic a été bien fait au départ. Il sait simplement que la maladie régresse jusqu’à une sorte de guérison à partir de la retraite.
Quelles sont les thérapeutiques pour la narcolepsie ?
Seuls les médecins spécialistes peuvent les déterminer. En général :
Il y a tout d’abord le MODIODAL, fabriqué par le laboratoire Cephalon. C’est le médicament qui est le plus efficace et le mieux toléré à l’heure actuelle pour atténuer les symptômes de la narcolepsie. La posologie dépend du degré de la maladie, mais en général, elle est de 2 à 6 comprimés par jour. La molécule active du modafinil ne possède pas de phénomène d’accoutumance pour l’organisme. Ses quelques effets secondaires, s’ils apparaissent, disparaissent en quelques jours, voire quelques semaines. (La liste des effets secondaires est disponible sur simple demande auprès du secretariat)
Dans certains cas, le MODIODAL n’a que peut d’effet. Les médicaments prescrits sont alors des amphétamines
Y a-t-il une évolution dans le temps de la maladie ?
En général, les personnes narcoleptiques vivent mieux après la retraite, car elles peuvent organiser leurs journées comme elles le souhaitent et ne subissent plus les contraintes qu’impose la vie active. On peut d’autre part constater chez certains individus une amélioration par rapport au sommeil, en suivant une bonne hygiène de sommeil. L’évolution de la maladie est encore une fois propre à chaque individu.
Comment se fait-il que les cataplexies ne soient pas toujours présentes chez un narcoleptique ?
La cataplexie n’accompagne pas nécessairement la narcolepsie. On ne sait pas trop pourquoi la cataplexie est absente ou présente qu’à certains moments de la vie du narcoleptique. La cataplexie, ainsi que les hallucinations et les paralysies du sommeil, peuvent arriver plus tard après le diagnostic, peuvent disparaître et réapparaître au cours de la vie du narcoleptique. On suppose que ces variations sont dues à des facteurs environnementaux ou psychologiques…
Est-ce du sommeil paradoxal qui enlève la commande musculaire dans les accès de cataplexie?
Oui. Le sommeil paradoxal est défini par une absence totale de tonus musculaire, et les accès de cataplexie sont dus à une perte de tonus musculaire, plus ou moins complète.
Les anti-dépresseurs bloquent ces deux phénomènes. Ils diminuent de manière conséquente le sommeil paradoxal et les accès de cataplexie.
Les narcoleptiques sont-ils immunodéprimés ?
Non, les patients narcoleptiques ne sont pas plus grippés, ou sensibles aux virus que les autres.
Quand un patient se fait diagnostiquer, à quoi sert le typage HLA ?
Les gènes HLA interviennent dans le système immunitaire de l’individu. Ils indiquent aux globules blancs ce qu’ils doivent reconnaître comme étant à nous, et ce qui nous est étranger.
On sait qu’un gène au moins (HLA-DR2) est impliqué dans la narcolepsie, mais on ne sait pas trop pourquoi. Ce sont des études d’hérédité qui ont montré qu’un gène revenait de façon récurrente dans les familles de narcoleptiques. Plusieurs hypothèses génétiques en découlent :
* La narcolepsie est due à l’expression de ce gène.
* La présence d’un petit gène situé à côté de ce gène déclenche la maladie.
* La protéine produite par ce gène détruit les neurones à orexine alors qu’elle ne le devrait pas, puisqu’il s’agit de soi.
La question comparait la narcolepsie humaine et celle du chien.
Chez le chien, ce sont les récepteurs de l’orexine qui sont défaillants. Alors que chez l’Homme, ce sont les neurones qui sécrètent l’orexine qui sont défaillants. Ce ne sont donc à priori pas la même narcolepsie.
Réalise-t-on une ponction lombaire pour doser l’orexine dans les cas d’hypersomnie ?
Ça commence seulement.
Quelle est la différence entre la maladie de Gélineau et la narcolepsie ?
Aucune, les deux termes désignent la même maladie. Gélineau a été le premier médecin à décrire les symptômes de la narcolepsie.
Conclusion
Ce compte-rendu a été rédigé par Gérard Favier, vice-président de l’ANC à cette époque, lors de l’AG qui s’est tenue à l’hôpital Henri Mondor de Créteil.
NDLE : Depuis, le professeur Xavier Drouot est devenu responsable de clinique au CHU de Poitiers.

Merci. Très intéressant et utile;